Ernia discale o Sindrome del Piriforme?
2 Marzo 2020
SCIATICA O LOMBOSCIATALGIA: ernia discale o sindrome del piriforme?
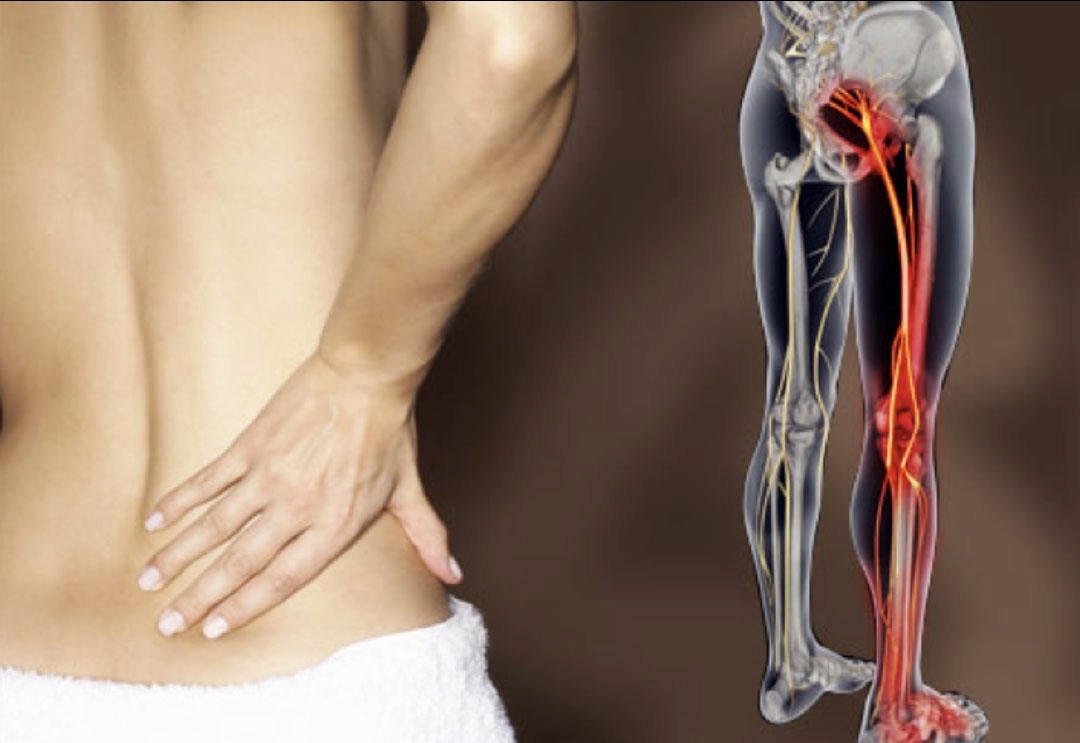
Facciamo chiarezza su cosa è la lombosciatalgia, cosa la sciatica e quali sono le cause possibili che le possono determinare.
Intanto si deve discriminare tra lombalgia: dolore del tratto del rachide lombare, e sciatalgia : dolore su una parte o lungo tutto il tratto anatomico percorso dal nervo sciatico.
Quindi una lombo-sciatalgia intanto e una condizione data da due problematiche associate: una lombalgia e una sciatalgia.
La lombalgia è una condizione sintomatica spesso dolorosa a carico del tratto lombare a volte associata a blocco funzionale della porzione stessa lombare.
La sciatalgia è il dolore dato dll’infiammazione del nervo sciatico che si irradia lungo l’arto inferiore , fino a volte a raggiungere il piede. La principale causa di una sciatalgia è la compressione del nervo sciatico o alla radice spinale o in un punto lungo il suo decorso.
Il nervo sciatico (o ischiatico) è il più grande e il più lungo nervo del nostro corpo. Ha inizio nella parte bassa della schiena e percorre tutto l’arto inferiore terminando a livello del piede. Deriva dagli ultimi due nervi spinali lombari con emergenza L4 ed L5 e dai primi tre nervi spinali sacrali con emergenza S1, S2 ed S3: queste strutture nervose danno vita al nervo ischiatico, unendosi tra loro, circa all’altezza del muscolo piriforme che si trova nel gluteo.
Un dolore a carico del nervo sciatico è detto sciatalgico. Oltre al dolore, un sintomo associato dovuto alla compressione del nervo è la parestesia (formicolio-diminuzione di sensibilità) e a volte difficoltà di movimento (impotenza funzionale , nei casi più gravi zoppia)
Un dolore lombare può portare al blocco del bacino e al sovraccarico dei muscoli circostanti che si trovano a lavorare in situazioni alterate così da determinare contratture muscolari e dolore anche in distretti più lontani dalla sede primaria di dolore.
Oppure il dolore lombare può essere determinato da una condizione alterata anatomica a carico della colonna vertebrale, per esempio un ernia discale , una stenosi foraminale magari causata da processi artrosici , una ciste o addirittura un tumore spinale. Inoltre delle alterazioni posturali strutturate o momentanee (gravidanza) possono portare a una compressione del nervo sciatico e quindi a dolore.
Quindi la sciatica (sciatalgia) non è la stessa cosa che la lombo-sciatalgia o che la lombalgia.
Detto questo, esistono dei test clinici che possono indicare quale sia il problema che determina il disturbo. Sarà compito del clinico cercare di determinare la causa del sintomo e quindi strutturare il percorso di cura.
Dopo che è stata formulata la diagnosi medica , il fisioterapista può strutturare il percorso riabilitativo .
Perchè si parla di Sindrome del Piriforme?
Si definisce sindrome un’insieme di sintomi determinati dalle cause più diverse.
Viene annoverata tra le neuropatie da intrappolamento.
Come detto prima il nervo sciatico decorre all’interno del muscolo piriforme. Se questo muscolo si trova ad essere contratto va a comprimere il nervo ischiatico provocandone l’infiammazione. Una condizione di questo genere prolungata può dare una sintomatologia similare alla sciatalgia da ernia discale , ma non esserne direttamente dipendente. Infatti spesso esami diagnostici riportano condizioni lievi o assenti di sofferenza discale lombare con associati sintomi non giusticficati. Spesso queste situazioni sono riconducibili ad altra causa come appunto la sindrome del piriforme.
Muscolo Piriforme: Caratteristiche e Funzioni
Il piriforme è un piccolo muscolo di forma triangolare, situato in profondità nel gluteo al di dietro del muscolo grande gluteo.
Origina dalla superficie interna dell’osso sacro e si inserisce a livello della testa del femore omolaterale;
Fa parte dei muscoli rotatori esterni dell’anca . Stabilizza l’articolazione dell’anca e nel cammino permette quindi di spostare il peso da un’arto all’altro senza perdere l’equilibrio. Il nervo sciatico passa al di sotto del muscolo piriforme, con il quale si trova a stretto contatto.
Fattori di rischio ERNIA DISCALE

- L’obesità può rappresentare un sovraccarico esagerato per la colonna vertebrale, la quale può mutare la propria anatomia e quella dei nervi spinali collegati;
- Le attività lavorative che comportano sollevare pesi o torcere la schiena.
- L’età che avanza può portare a deformità della colonna vertebrale che predispongono all’insorgenza di ernia discale.
- lavoro sedentario o posizioni a lungo mantenute sedute.
- Il diabete può avere svariate complicanze, tra cui la cosiddetta neuropatia diabetica (forma di deterioramento dei nervi periferici come per esempio il nervo sciatico)
- La sedentarietà. Il confronto tra chi conduce una vita sedentaria e chi, invece, conduce una vita attiva, ha dimostrato che i primi sono più soggetti alla sciatalgia e allo sviluppo di patologie discali, rispetto ai secondi;
- I traumi diretti alle natiche, alle cosce o alle gambe.
- L’artite (infiammazione delle articolazioni) della colonna vertebrale modifica l’anatomia di quest’ultima. Le modifiche anatomiche della colonna vertebrale predispongono alla compressione delle radici dei nervi spinali, compresi quei nervi da cui deriva il nervo sciatico;
- Le patologie ortopediche a carico del rachide lombare come per esempio la stenosi vertebrale, la stenosi foraminale, la spondilolistesi ecc.
- Gli interventi di protesi d’anca. Fortunatamente, la lesione involontaria del nervo sciatico rientra nell’elenco delle complicanze meno comuni delle suddette operazioni.
Fattori di Rischio Sindrome del Piriforme
Le cause esatte della sindrome del piriforme sono sconosciute, ma si possono riconoscere alcune situazioni maggiormente predisponenti:
- una contrattura del muscolo piriforme o di una struttura adiacente, in risposta ad un evento traumatico o a sforzi eccessivi;
- Anomalie muscolari come ipertrofia;
- Anomalie del nervo (parziale o totale);
- condizione alterata posturale tipo Iperlordosi lombare;
- tessuto cicatriziale sul muscolo o fibrosi (a causa di un trauma);
- Eccessiva attività fisica.
Ognuna di queste cause, o la loro combinazione, a carico del muscolo piriforme può causare dolore ai glutei e al nervo sciatico
Sintomi e complicazioni
La sciatica si caratterizza sempre, fin dagli esordi, per una spiacevole percezione di dolore sulla parte bassa della schiena, sui glutei e/o lungo la gamba fino al piede . L’intensità e la persistenza di tale dolore variano a seconda della causa scatenante.
In alcuni casi il dolore sciatico può essere bruciante, acuto, penetrante e inarrestabile; oppure può essere lieve per la maggior parte del tempo e acutizzarsi solo in determinate circostanze, a volte con associate scosse elettriche.
La sensazione dolorosa si può manifestare con maggior importanza dopo sforzi, o addirittura a seguito di colpi di tosse o starnuti.
In genere, il dolore caratteristico della sciatica tende a comparire in una sola metà del corpo (sciatica monolaterale); tuttavia si riscontrano anche casi in cui la sciatica si presenta in entrambi i lati (sciatica bilaterale).
Nel stesso arto inferiore in cui causa dolore, la sciatica può provocare anche: formicolio, debolezza muscolare, intorpidimento paragonabile a un’alterazione della sensibilità cutanea e difficoltà di controllo motorio(impotenza funzionale).
Complicazioni
In presenza di una grave compressione o di una grave lesione del nervo sciatico e in assenza di adeguati trattamenti, la sciatica può comportare diverse complicanze, tra cui:
- Claudicatio, ovvero la zoppia.
- Totale assenza di sensibilità nell’arto inferiore interessato;
- Intenso senso di debolezza lungo l’arto inferiore coinvolto.
TRATTAMENTO RIABILITATIVO
Esistono varie strategie di trattamento a seconda del caso. Si devono considerare vari fattori e la probabile causa scatenante.
Il Fisioterapista spesso , dopo aver valutato il paziente, struttura un percorso individualizzato.
Un trattamento che ha subito risvolto positivo con immediato sollievo, qualora il fisioterapista ritenga che ci sia l’indicazione , è il trattamento miofasciale.

Il Dr. Stefano Cipolletti , Fisioterapista ci spiega in breve cosa consiste:
” è una tecnica terapeutica che impiega una terapia manuale, sorretta da profonde conoscenze anatomiche e fisiologiche. La fascia forma una rete tensionale continua in tutto il nostro corpo , che copre e collega ogni singolo organo, muscolo e nervo. Si riesce a notare un risultato già dalla prima seduta. In genere occorrono dalle 3/4 sedute al massimo per agire sul muscolo piriforme ed avere benefici per la risoluzione del dolore sciatalgico . Certamente ogni caso è a sé e prima di trattare un paziente faccio sempre un’attenta valutazione e insieme decidiamo il percorso riabilitativo più idoneo, in alcuni casi integro con un trattamento posturale o associando una terapia mirata antinfiammatoria e antiedemigena, nonché biostimolante con i nostri macchinari all’avanguardia. ”
Grazie Stefano!
Nel prossimo articolo pubblicheremo un video esplicativo: NEWS PERSTARBENE , rimanete aggiornati!
la Riabilitazione nella Fibromialgia
20 Febbraio 2020

FIBROMIALGIA: COSA è?
La fibromialgia è detta anche sindrome fibromialgicica o sindrome di Atlante. Attualmente viene considerata una malattia a carattere reumatico e idiopatico, nonché multifattoriale.
Provoca un aumento della tensione muscolare specialmente durante il gesto motorio, ed è caratterizzata da dolore muscolare e a livello dei tessuti fibrosi come tendini e legamenti di tipo cronico associato a rigidità facile affaticamento ( ovvero astenia ) a volte anche disturbi cognitivi , insonnia e alterazione della sensibilità agli stimoli. Può essere associato anche disturbo d’ansia e depressivo.
Purtroppo a tutt’oggi la sua eziopatogenesi è sconosciuta e la sua diagnosi e le sue caratteristiche cliniche sono state a lungo controverse. Non si tratta di un disturbo psichico, anche se lo stress e l’ansia possono incidere sull’evoluzione o l’insorgenza della sindrome fibromialgicica. È stata ricondotta anche alla familiarità genetica, alle reazioni allergiche o a un coinvolgimento del sistema immunitario che può portare a un “cortocircuito” dei maggiori recettori neurologici. Un’altra ipotesi è che si tratti di una malattia muscolare sistemica di tipo metabolico o una neuropatia non ancora identificata.
Si dice sindrome infatti perché è costituita da un insieme variegato di sintomi che devono essere trattati a più livelli medici.
A livello clinico non vi sono evidenti segni di alterazioni nè ematici, nè neurologici, nè radiografici e non si riscontrano aspetti istopatologici evidenziabili con esami caratteristici. Non si riesce nemmeno ad individuare degli indici di infiammazione corporea che risultano nella norma, quindi spesso viene diagnosticata per esclusione di altre patologie, ovvero per diagnosi differenziale.
Fondamentale per la diagnosi della fibromialgia è l’esame clinico : esistono 18 punti che si individuano con la palpazione ,detti tender points , che se risultano dolenti vanno a definire in modo migliore la diagnosi di fibromialgia. Questi punti sono in genere distribuiti lungo la colonna vertebrale, le spalle ,il cingolo pelvico ,le braccia ,ai polsi e alle ginocchia.

Il dolore è di tipo cronico e spesso si presenta a intervalli ,associato ad altri sintomi come l’insonnia , disturbi dell’umore , affaticamento cronico, cefalea, dispepsia , fenomeno di Raynaud, acufeni, ipostenia e altri sintomi minori più raramente.
Una volta che la diagnosi è stata formulata, e sono state escluse altre sindromi o malattie che per le loro caratteristiche possono essere simili alla fibromialgia, viene definito un percorso terapeutico. Tra le varie patologie che possono essere scambiate per fibromialgia ritroviamo la sclerosi multipla, neuropatie di vario tipo, lupus eritematoso, artriti e artrosi, disturbo depressivo grave, miopatie varie, sindrome di Sjögren, ipotiroidismo e ipertiroidismo.

TRATTAMENTO
Il trattamento può essere di tipo farmacologico o non farmacologico.
TRATTAMENTO FARMACOLOGICO
A fronte del fatto che la diagnosi non è basata su evidenze mediche e in particolare in considerazione della natura equivoca della fibromialgia, non esiste una terapia farmacologica universalmente approvata. Vengono somministrati spesso dei mio rilassanti e dei fans, altri studi hanno dimostrato l’efficacia di farmaci antidepressivi. Spesso viene somministrata anche della melatonina per migliorare i sintomi legati all’insonnia e al dolore. In alcuni casi vengono somministrati anche epilettici antiparkinsoniani e oppioidi. Molti pazienti hanno riscontrato notevoli miglioramenti con l’uso di cannabinoidi.
TERAPIA NON FARMACOLOGICA
il primo consiglio che viene dato ad un paziente con diagnosi di fibromialgia è di stare a riposo. Chiaramente se è stanco o se ha dolori acuti è fondamentale che osservi un periodo in cui si dovrà riguardare dal compiere esercizio fisico intenso o grossi sforzi, ma la persona non deve mai essere immobilizzata! Questo infatti amplificherebbe il sintomo della rigidità. Invece è consigliato eseguire esercizi di stretching muscolare, in questa maniera i muscoli dolenti possono distendersi e rilassarsi, traendone beneficio. Associare un trattamento fisioterapico a corsi di training autogeno o yoga, dimostra spesso un buon riscontro da parte dei pazienti. Sicuramente è fondamentale una dieta corretta: in genere viene consigliato di limitare le proteine animali, il caffè, gli zuccheri raffinati e i superalcolici.
Trattamento fisioterapico
La revisione dei casi di persone affette da fibromialgia nella letteratura ha dimostrato che l’associazione delle terapie non-farmacologiche alla riabilitazione sono più efficaci rispetto a quelle farmacologiche e hanno effetti che durano più lungo nel tempo.
La prima terapia riabilitativa è l’esercizio fisico. Questo è di basilare importanza per interrompere il circolo vizioso dolore in attività dolore, che porta il paziente evitare di muoversi per non approvare il dolore stesso. L’immobilità purtroppo determina ipotrofia muscolare e quindi un peggioramento della forma fisica generale depressione, che allora volta aggravano la sintomatologia dolorosa durante il movimento. Per questi motivi l’obiettivo dell’esercizio fisico è il miglioramento della forma fisica, del tono dell’umore, nonché la riduzione della affaticabilità. È fondamentale che si inizi con un’attività sotto la propria soglia rispetto alle capacità fisiche individuali e poi si va ad aumentare gradualmente l’intensità dell’esercizio, senza mai arrivare a una intensità importante, per non raggiungere il limite di affaticabilità. Una terapia riabilitativa volta al lavoro muscolare di allungamento è spesso consigliata.

Il metodo RPG interviene sull’allungamento globale muscolare e sul riequilibrio posturale, senza mai superare il limite di stiramento del muscolo. Ecco perché in molti casi ha dimostrato di essere efficacie nel miglioramento dei sintomi dolorosi fibromialgicici.
Anche la terapia Osteopatica dolce può essere utile nel trattamento per ottimizzare l’articolarità, evitando stress meccanici invasivi.
Tra le terapie strumentali innovative ritroviamo Limfa Therapy. Si tratta di un sistema strumentale che attraverso delle sequenze di campi magnetici e elettrici variabili a bassissima intensità e frequenza, in via dei messaggi riparatori direttamente alle cellule. Esiste un recente studio scientifico (2016) condotto dall’università “la Sapienza” di Roma , che ha dimostrato la riduzione del dolore del 67%.
